La genética de cada uno, su complexión, las circunstancias… etcétera, todo vale llegado el momento para justificar el exceso de peso. Pero, ¿hasta qué punto la epidemia de obesidad es el resultado de sumar justificaciones individuales? Este texto ayuda a tomar perspectiva y a reflexionar sobre el tema
La obesidad, y más en concreto las consecuencias patológicas asociadas a ella, se han convertido en un problema mayúsculo dentro del panorama mundial. Son muchas las voces que se han elevado para denunciarlo, por ejemplo la de la OMS, y diversas publicaciones científicas de primer orden, como los monográficos sobre el tema de The Lancet en 2011, y de nuevo en 2015 (del que tienes un somero análisis en este post) entre otros. Ante este panorama surgen infinidad de preguntas, siendo especialmente frecuentes aquellas que aluden al origen del problema… ¿por qué hemos llegado como población a este punto? ¿qué papel desempeña en cada caso la genética? ¿y el entorno? ¿es la obesidad una enfermedad como tal? ¿cómo se diagnostica llegado el caso? ¿qué podemos hacer tanto a título particular como colectivo para frenar su avance? Vayamos por partes.
La definición de obesidad
La OMS observa de forma bastante concisa la obesidad: “El sobrepeso y la obesidad se definen como una acumulación anormal o excesiva de grasa, que puede ser perjudicial para la salud”. Más en nuestro contexto la Sociedad Española de Endocrinología y Nutrición (SEEN) aporta la siguiente definición: “La obesidad es una enfermedad crónica multifactorial que se define por la existencia de un exceso de grasa corporal que pone al individuo en una situación de riesgo para la salud”, es decir, un poco más largo pero, en esencia, lo mismo que la OMS. También la Biblioteca Nacional de Medicina de EE. UU. aporta una definición semejante pero de forma aun más breve: “la obesidad significa tener un exceso de grasa en el cuerpo”. Por tanto, pocas dudas a este respecto, el sobrepeso y la obesidad quedan definidos exclusivamente por la proporción de grasa en una persona puesta en relación junto a otras variables, al menos: género, peso, talla y edad.

¿Es una enfermedad?
No hay consenso entre la comunidad sanitaria a la hora de ofrecer una misma respuesta. Hay profesionales sanitarios que piensan que sí, y otros que no.
Por un lado la Codificación Internacional de Enfermedades (ICD-10-PCS International Classification of Diseases 10th Revision Procedure Classification System) recoge de forma jerárquica todas las enfermedades ordenadas por grupos o familias. En este sistema, generalmente aceptado por buena parte de las instituciones médico-sanitarias encontramos en la última versión la obesidad enmarcada en el bloque destinado a “Obesidad y otros trastornos de la hiperalimentación”. Más en concreto, este bloque engloba los códigos de trastornos comprendidos entre el E-65 y el E-68.
En este mismo sentido, el de considerar la obesidad como una patología con entidad propia, la Asociación Médica Estadounidense hizo oficial su postura en 2013 al considerar la obesidad como una enfermedad. Algo que, aun a día de hoy, no ha dejado indiferente a la comunidad sanitaria, no gozando dicho posicionamiento del beneplácito de todo el colectivo. Recordemos que su comprensión como enfermedad o no tiene importantes repercusiones prácticas y económicas, baste para ello considerar la implicación de los correspondientes servicios sanitarios públicos en cada país.
Necesitar atención médica y tener una enfermedad no son la misma cosa
Así que por otro lado están quienes defienden que la obesidad no es una enfermedad, y equiparan esta circunstancia con el hecho de ahogarse o de sufrir un envenenamiento con monóxido de carbono, por ejemplo. No cabe ninguna duda al respecto de que cualquier persona que haya perdido la conciencia, que incluso haya suspendido su función cardiorrespiratoria a causa de haber permanecido demasiado tiempo debajo del agua o de haber permanecido un tiempo suficiente en una atmósfera carente de oxígeno, precisa de atención médica.
Pero esta necesidad de atención sanitaria para tratar de revertir esa situación dentro de lo posible no implica que el ahogamiento o el envenenamiento sean considerados una enfermedad como tal. Este tipo de ejemplos son empleados por algunos especialistas para justificar que la obesidad no debe ser considerada como una enfermedad, ya que es la consecuencia esperable de permanecer demasiado tiempo expuesto a unas circunstancias adversas (exceso en el ingreso calórico y falta de actividad física) y que, por tanto, la solución debería partir de revertir ese entorno de sobrealimentación y sedentarismo. Llegados hasta este punto, conviene preguntarse qué es lo que opinan las instituciones al respecto de las causas de la obesidad. Me refiero a las actuales, las que explicarían su espectacular repunte en los últimos años. Así qué…
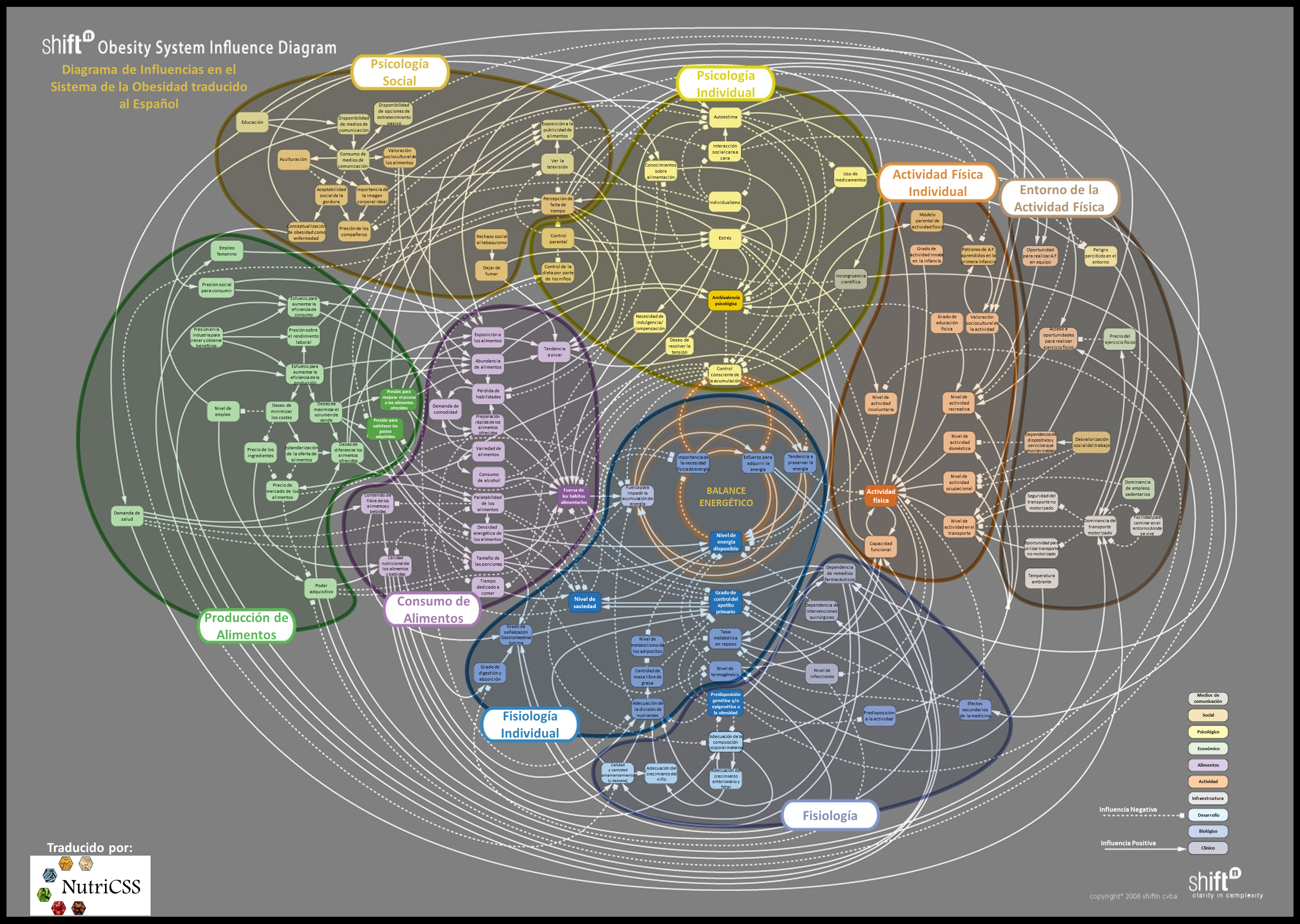
¿Cuáles son las causas de la obesidad?
La OMS es meridianamente clara en este terreno. Las razones para que hoy existan unas cifras tan elevadas de sobrepeso y obesidad (su prevalencia) en especial en los países desarrollados depende de dos circunstancias concomitantes: por un lado, el aumento en la ingesta de alimentos hipercalóricos y, por el otro, el descenso en la actividad física como resultado de un estilo de vida cada vez más sedentario. De la misma opinión es el Consenso de la Federación de Sociedades de Nutrición Alimentación y Dietética junto con la Sociedad Española para el Estudio de la Obesidad (Consenso FESNAD-SEEDO de octubre de 2011), ya que para referirse a las causas de esta patología recurre a citar a la OMS casi de forma literal. Y la Biblioteca Nacional de Medicina de los Estados Unidos se expresa de forma prácticamente idéntica.
A pesar de lo dicho y de la fría realidad, creo que conviene hacer una serie de aclaraciones. Las causas últimas por las que una persona termina por “comer más de lo que gasta” son diversas y muchas no dependen de su control directo.
Me refiero a circunstancias de orden biológico o genético que regulan los ciclos de hambre y saciedad, de la mayor o menor tendencia de las personas a consumir determinados alimentos, del uso que de ellos se haga en términos metabólicos, del fino equilibrio entre las distintas hormonas que regulan ese metabolismo, etcétera. A este tenor y con el fin de ampliar esta perspectiva, resulta especialmente interesante la lectura del libro “El cerebro obeso” de Luis Jiménez. Al mismo tiempo, esas causas también están relacionadas con la organización de nuestras vidas, los horarios laborales, el tipo de trabajo, los condicionantes familiares, el lugar de residencia, etcétera.
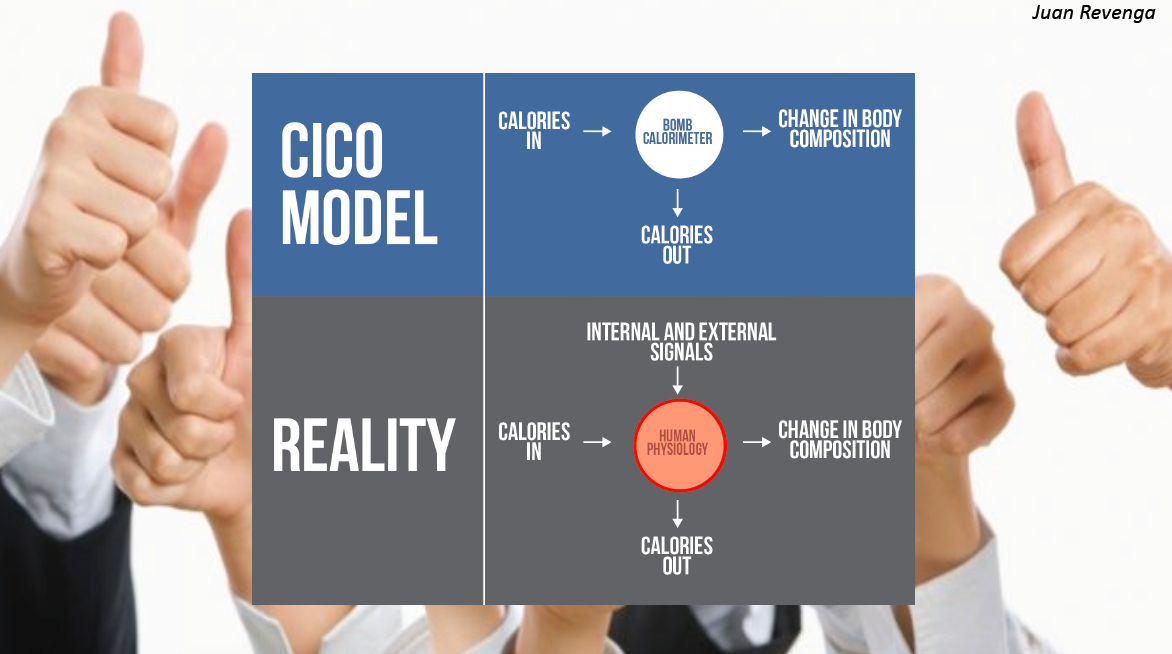
Si bien parece cierto que sobre las causas biológicas aún no se conocen todos los mecanismos que las regulan, poco a poco el avance de la ciencia, la fisiología y la genética, más en concreto, van clarificando este intrincado panorama biológico que termina por definir que unas personas u otras tengan mayor o menor facilidad para conservar un peso saludable.
El famoso balance calórico (las calorías que entran por las que salen) solo funciona en sistemas energéticos cerrados, y nuestra biología no lo es. Ni tampoco es idéntica para todo el mundo
A pesar de esos avances, aún como digo es demasiado pronto como para poder dar una “solución”, una respuesta que, de forma general, pueda servir para todas aquellas personas con intención de adelgazar. No obstante, en la actualidad no son pocas las propuestas que, invocando a la genética y a unos avanzados (y carísimos) análisis genéticos, dicen haber dado con la clave para adelgazar con salud. Todo ello en base a la dieta que se le pautaría al interesado en virtud de sus particulares resultados genéticos. Sin embargo, a este respecto, uno de los investigadores más relevantes de nuestro tiempo en materia de genética y nutrición, el español Dr. José María Ordovás, sostiene que el mantenimiento de unos hábitos alimentarios saludables pueden ser suficientes como para evitar los problemas de una predisposición genética a la obesidad y que, en cualquier caso, se hace preciso hablar en términos de predisposición y nunca de un determinismo genético insalvable. Podría decirse que son los genes quienes en cierta medida pueden cargar el arma de la obesidad, pero es el entorno el que la dispara. Más allá de los genes, que importan, y no poco, los hábitos inciden igual o más. Tanto es así, que en una reciente entrevista el reconocido investigador Miguel Ángel Martínez-González sostenía que si bien algunos estudios han observado un elemento predictor de los genes para padecer obesidad esta solo acontece cuando hay un entorno obesogénico. Dicho de otra forma, que los genes no predicen “nada” cuando el entorno alimentario es el adecuado.
Las causas últimas por las que una persona termina por “comer más de lo que gasta” son diversas, y muchas no dependen de su control directo
Así, sobre las otras causas, las que podríamos llamar socio-culturales, parece más sencillo contrastar los elementos que facilitan o dificultan la ganancia de peso. Sin embargo, cambiar estos condicionantes no es tarea fácil. Tal y como citó la Asociación Americana de Dietética en un documento de posicionamiento sobre el sobrepeso y la obesidad, vivimos en un entorno especialmente obesogénico. Es decir, las oportunidades de comer más de la cuenta y movernos menos de lo que sería conveniente son una constante en nuestras vidas. Cuestiones que entroncan directamente con las causas últimas de la obesidad mencionadas por la OMS. Esto quiere decir que aunque nos esforcemos constante y de forma continua por hacer las cosas bien (comer de un modo más equilibrado y ser más activos) la organización de horarios, establecimientos, oportunidades de ocio, publicidad y demás van a suponer un permanente riesgo para hacerlo bien. Quizá sí que sea fácil adelgazar si se siguen unas determinadas directrices dietéticas, el problema es que precisamente lo más difícil es seguirlas; tal y como mencionó en su día el Profesor Francisco Grande Covián: “es más fácil persuadir a alguien para que cambie de religión que para que cambie su dieta”.
Los genes cargan el arma de la obesidad, el entorno la dispara
Más allá de dicotomías poco prácticas
Más allá de definiciones más o menos ajustadas, de establecer si es una enfermedad o no, o de ponderar la parte de culpabilidad que cada elemento tiene, de lo que no hay duda alguna es del grave problema que supone la obesidad a día de hoy. Precisamente esta es una de los puntos de partida del monográfico de The Lancet citado al principio de este texto Rethinking and reframing obesity (Replanteamiento y reformulación de la obesidad). Y se expresa del siguiente modo:
El debate sobre la obesidad está cada vez más polarizado con inútiles dicotomías: el culpar al individuo particular frente a la inculpación de un entorno obesogénico; la consideración de la obesidad como una enfermedad frente a considerarla “nada más que” una secuela esperable de una gula desenfrenada; observar la obesidad como una discapacidad frente a su consideración como una nueva normalidad [fruto de su prevalencia]; la escasa actividad física como una de las causas principales frente al consumo excesivo de alimentos y bebidas poco saludables como causa; la prevención frente al tratamiento; la sobrealimentación frente a desnutrición.
Seamos sensatos y tomemos un poco de perspectiva. La prevalencia de la obesidad se ha triplicado en la última década y este dato es incompatible, poblacionalmente hablando, con la teoría de los genes. Nuestra genética no ha podido cambiar tanto en tan corto espacio de tiempo como para explicar este crecimiento. A su vez es incontrovertible el impacto que tiene la obesidad sobre la morbilidad (aumentando el riesgo de padecer diabetes tipo 2, síndrome metabólico, hipertensión, dislipidemia, infarto de miocardio, accidente cerebrovascular, ciertos tipos de cáncer, apnea del sueño y osteoartritis entre otros) y en la mortalidad de los ciudadanos (se ha identificado la obesidad como la quinta causa de muerte en el mundo).
La prevalencia de la obesidad se ha triplicado en la última década y este dato es incompatible, poblacionalmente hablando, con la teoría de los genes
Por tanto, si es el caso, lo mejor que podríamos hacer contra la obesidad es ponernos manos a la obra de forma individual (o familiar) visto que el entorno y sobre todo las instituciones sanitarias están muy lejos de prestarnos esa ayuda necesaria. Nadie te debiera decir que es algo fácil, pero tampoco que es imposible. Huye de planteamientos milagrosos. Piensa a largo plazo, nunca en el corto. Céntrate en el cambio e hábitos, de hoy y en adelante, para el resto de tu (vuestra) vida. Prescinde de los consejos de la industria alimentaria y ponte en manos de un buen profesional sanitario. En el terreno alimentario los dietistas-nutricionistas, en general, podrían ser un buen aliado para analizar tus puntos débiles y proponer herramientas sensatas.
Nota bene: este post lo publiqué de forma original en la cabecera digital “Saludabit” (una iniciativa de la OCU) el 22 de febrero de 2017; pero a día de hoy dicha cabecera ha desaparecido, y por eso reproduzco su contenido aquí.

Excelente entrada que invita a reflexionar sobre un tema plagado de prejuicios. Para empezar, las causas no están claras, pero todo apunta a que el asunto es mucho más complejo que culpar simplemente a la sobrealimentación y el sedentarismo. Además, aunque tenemos mucha plausibilidad biológica con estas 2 causas, la evidencia clínica es más bien escasa. La mayoría de ensayos clínicos que actuan sobre la dieta y el ejercicio duran muy poco tiempo. Los estudios de más de 1 año de duración son muy pocos, y estos muestran una efectividad dudosa o nula de ambas intervenciones. O sea, la dieta y el ejercicio no parecen ser efectivos a largo plazo para perder peso.
Se ha demonizado a la obesidad sin demasiadas pruebas. No está nada claro que tener sobrepeso u obesidad leve sean malos para la salud. Incluso en algunos trastornos o enfermedades, parece que es mejor tener michelines que estar delgado (lo que se llama la “paradoja de la obesidad”). Tener obesidad moderada o grave si parece estar ligado a un aumento de la morbimortalidad. Pero aún así, si creemos los vaticinios funestos sobre la catástrofe de la obesidad, ya que en las últimas décadas se ha triplicado su prevalencia, tendría que haber disminuido la esperanza de vida. Y eso no se ha observado. Es cierto que cada vez hay más diabetes y cáncer. Pero la esperanza de vida no se ha vista afectada de manera clara. Además el aumento del cáncer, al menos en parte, se debe al sobrediagnóstico (cada vez hacemos más pruebas y buscamos más, y encontramos cánceres que no tienen importancia, ya que no van a dar síntomas ni van a acortar la vida de la persona).
En fin, no me quiero alargar más. Mi intención era ayudar a reflexionar sobre este tema tan candente.
Un saludo y felicidades por el blog.
Hola Juan
Tengo un crio con obesidad, después de munchos análisis de sangre para ver que comidas le podría ayudar a rebajar el peso, al final nada ha funcionado y nos dicen los médicos que cuando sea mas mayor de edad le harán una Cirugía de bypass gástrico. Tu que opinas al respecto?
Un saludo
Muchas gracias Juan, me encanta todo lo q dices aquí y sobre todo como lo dices. Soy sanitaria muy concienciada con el cuidado de la salud; y de la alimentación y ejercicio físico por encima de todo
Gracias Sebastián, no puedo estar más de acuerdo contigo en todos los apuntes reflexiones que haces. Gracias por ellos y por tu consideración.
Un cordial saludo.
Hola Juan Ramón,
Tema peliagudo por lo que veo. Nunca emitiría por este canal un juicio categórico al respecto de las perspectivas personales de un paciente y menos con los escasos datos que cuento. pero insisto, este no sería en ningún caso el canal.
Lo que sí te puedo decir es que los de los análisis de sangre (con el fin de ver que plan de alimentación le podría ir mejor) es un engaño… hablé en dos post de ello y bajo distinto enfoque:
– https://juanrevenga.com/2012/12/los-test-genericos-de-intolerancias-alimentarias-a-partir-de-una-muestra-de-sangre-no-son-fiables/
– https://juanrevenga.com/2015/03/la-dieta-del-grupo-sanguineo-tan-util-como-la-del-color-de-ojos/
Sobre el resto, te sugiero consultar con un buen especialista en dietética y nutrición… a poder ser especializado en niños/jóvenes.
Un fuerte abrazo, gracias por la confianza y mucho ánimo
Muchas gracias Marga… un abrazo y mucho ánimo en el trabajo
Sin duda, es una problemática muy extendida a la que debemos hacer frente entre todos. ¡Gracias por compartirlo!